Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Cirugía
Print version ISSN 2011-7582On-line version ISSN 2619-6107
rev. colomb. cir. vol.25 no.4 Bogotá Oct./Dec. 2010
(1) Médico general, Universidad Industrial de Santander, Bucaramanga, Colombia.
(2) Residente de Cirugía General, The Stanley J. Dudrick Department of Surgery, St. Mary’s Hospital, Waterbury, CT, USA.
(3) Estudiante, Facultad de Medicina, Universidad Industrial de Santander, Bucaramanga, Colombia.
(4) Médica, magíster en Epidemiología, Departamento de Salud Pública, Universidad Industrial de Santander, Bucaramanga, Colombia.
(5) Médico, magíster en Epidemiología; profesor asociado, Escuela de Enfermería, Universidad Industrial de Santander, Bucaramanga, Colombia.
Correspondencia: Luis Felipe Tapias-Vargas, MD, Santander. Correo electrónico: ftapias@gmail.com
Fecha de recibo: 9 de julio de 2010. Fecha de aprobación: 28 de octubre de 2010.
Resumen
Introducción. El riesgo biológico es el más frecuente en el ambiente laboral de los trabajadores del área de la salud. Los médicos residentes son particularmente vulnerables debido a su relativa inexperiencia y a que se encuentran expuestos a muchos pacientes y jornadas laborales largas.
Objetivos. Determinar la prevalencia, caracterización y factores asociados a los accidentes biológicos en los médicos residentes.
Materiales y métodos. Se realizó un estudio de corte transversal con los médicos residentes de las especializaciones médicas y quirúrgicas en la Universidad Industrial de Santander.
Resultados. De 79 médicos residentes, respondieron la encuesta 73 (92,4%). De éstos, 49,3% utilizaban rutinariamente protección completa (guantes, tapabocas y gafas); 35 (48%) reportaron haber sufrido al menos un accidente biológico en su vida y 29 (39,8%) reportaron haber sufrido al menos uno durante la residencia. El 31% no reportó el último accidente.
Como factores asociados, se encontró que cursar un programa de residencia quirúrgico comparado con un médico ofrece una razón de prevalencia de 3,17 (IC95% 1,27-7,94; p=0,014); por otra parte, el hecho de haber sufrido un accidente biológico como estudiante de medicina en pregrado da una razón de prevalencia de 2,55 (IC95% 1,53-4,27; p<0,001).
Conclusiones. Los accidentes biológicos, especialmente los quirúrgicos y dentro de las salas de cirugía, son frecuentes en los médicos residentes. Se necesitan estrategias que reduzcan el número de accidentes biológicos de manera sistemática y que faciliten su reporte.
Palabras clave: educación de posgrado en Medicina; salud laboral; exposición profesional; lesiones por pinchazo de aguja; patógenos transmitidos por la sangre.
Abstract
Introduction: Biological risk is most frequent among health care workers. Resident physicians are particularly susceptible due to their relative inexperience and exposure to high volume of patients and long workdays.
Objectives: To determine the prevalence, characterization and associated factors of biological accidents among hospital resident physicians.
Materials and methods: Cross-sectional study on resident physicians in surgical and medical services at Universidad Industrial de Santander (Bucaramanga, Colombia).
Results: Of 79 resident physicians, 73 (92.4%) answered the survey. Of these, 49.3% routinely used complete protection (gloves, face mask and protective eyewear); 35 (48%) reported having sustained at least one accident in their lifetimes, and 29 (39.8%) reported at least one accident during the course of their residencies. The last accident was not reported by 31%.
Factors found to be associated with a biological accident during residency were a surgical residency, which compared to a medical residency yields a PR=3.17 (CI 95% 1.27 – 7.94; p=0.014); also, having sustained a biological accident as an undergraduate medical student yields a PR=2.55 (CI 95% 1.53 – 4.27; p<0.001).
Conclusions: Biological accidents are frequent among resident physicians, especially those on surgical residencies and most occur inside the operating room. Strategies aimed at reducing the number of biological accidents carried out in a systematic way and measures to make reporting easier are needed.
Key words: education, medical, graduate; occupational health; occupational exposure; needlestick injuries; blood-borne pathogens.
Introducción
La actividad laboral influye en la vida de las personas y, por lo tanto, en su salud. El riesgo biológico es el más frecuente en el ambiente laboral de los trabajadores del área de la salud, y los profesionales de la salud son los más expuestos a enfermedades infectocontagiosas debido al contacto frecuente con fluidos corporales de los pacientes. Estas enfermedades pueden transmitirse por pinchazos o salpicaduras de fluidos sobre mucosas o piel no intacta.
Aproximadamente, cada año ocurren de 500.000 a 600.000 accidentes con riesgo biológico en Estados Unidos, Canadá y Alemania, individualmente (1). La frecuencia de su presentación no se ha calculado en nuestro país. En estudiantes de medicina en nivel de pregrado, se ha estimado una prevalencia que varía dentro un rango muy amplio (4%-69%) (1), mientras que, en médicos residentes, estas cifras varían según la naturaleza de la especialización en curso, si es médica o quirúrgica.
Los procedimientos más frecuentemente asociados a los accidentes biológicos son la venopunción y las suturas (1). Por medio de un accidente biológico, pueden adquirirse enfermedades causadas por virus, micobacterias (2) y, teóricamente, por priones. Sin embargo, en el caso de las infecciones virales, las tasas de seroconversión luego de un accidente biológico son bajas: para virus de inmunodeficiencia humana (VIH) es de 0,3%, para virus de hepatitis C (HCV) es de 2% a 3% y para virus de hepatitis B (HBV) es cercana a 30%; aunque para esta última existe vacunación (3). La probabilidad de seroconversión depende del volumen de fluido corporal inoculado, de la carga viral, de la vía de inoculación y de la administración de profilaxis antiviral luego de la exposición (4).
Los médicos residentes son un grupo particularmente propenso a sufrir accidentes biológicos, debido a la relativa inexperiencia inherente a su periodo de entrenamiento y a que se encuentran expuestos a grandes volúmenes de pacientes y largas jornadas laborales. Dentro del contexto quirúrgico, además de lo anterior se ha encontrado que la prevalencia de infección por VIH, HCV y HBV entre los pacientes hospitalizados es bastante alta, sin que existan grandes diferencias con los pacientes ingresados por trauma (5).
Para prevenir este tipo de accidentes se han creado múltiples estrategias de prevención como las “precauciones universales”, propuestas inicialmente en 1987 por los Centers for Disease Control and Prevention (CDC) (3), con posteriores actualizaciones, así como campañas educativas con la presunción de que al aumentar el conocimiento sobre el tema se disminuye la incidencia de lesiones. En años recientes se ha intentado reducir la carga laboral de los médicos residentes, pero se ha considerado que esto podría ser contraproducente en la curva de aprendizaje, en la continuidad de la relación médico-paciente y, además, elevaría los costos de la prestación del servicio de salud (6).
El conocimiento de los mecanismos de exposición, los riesgos de transmisión y los métodos de prevención, puede ayudar a los trabajadores de la salud y al personal que labore en ambientes hospitalarios, a crear un entorno laboral seguro. A pesar de lo anterior, en muchas instituciones de salud no se estudian las condiciones de trabajo del personal, no se conocen los riesgos a los que se exponen y no se induce a la toma de decisiones para prevenir los accidentes biológicos. Nuestra institución, y, en general, Colombia, no es la excepción, ya que no hay información disponible sobre la prevalencia de accidentes biológicos en los médicos residentes, ni los factores y comportamientos asociados.
El objetivo de nuestro trabajo fue dar respuesta a estos interrogantes y servir como punto de partida de intervenciones en la población de médicos residentes en especialidades médicas y quirúrgicas, en nuestra institución y en el país.
Materiales y métodos
Diseño y población
Se trató de un estudio de corte transversal. Nuestro objetivo fue encuestar a todos los estudiantes de especializaciones en medicina (médicos residentes) de la Universidad Industrial de Santander. Se incluyeron los residentes de anestesiología, cirugía general, ginecología y obstetricia, medicina interna, ortopedia, patología y pediatría, durante el segundo periodo académico de 2008.
El número de médicos residentes objeto de estudio fue de 79. Los participantes en el estudio contestaron la encuesta durante noviembre de 2008, al finalizar alguna reunión de su departamento. Las encuestas fueron entregadas a cada participante y recogidas en conjunto.
Se obtuvo consentimiento informado verbal sobre la participación en el estudio; asimismo, se consideró el hecho de contestar la encuesta como consentimiento implícito.
El presente estudio se derivó de otro realizado a los estudiantes de pregrado de medicina (datos no publicados), el cual obtuvo la aprobación para su realización por parte del Comité de Ética para la Investigación Científica de la Facultad de Salud de la Universidad Industrial de Santander.
Instrumento de encuesta
El instrumento de encuesta fue desarrollado a partir de otro elaborado para encuestar a los estudiantes de pregrado de la Universidad Industrial de Santander. El instrumento original fue creado durante la segunda mitad de 2007 por parte de los autores, con asesoría de especialistas en infectología y epidemiología. Se realizó una prueba piloto del instrumento en noviembre de 2007 en 60 estudiantes de pregrado, para evaluar la validez facial y de contenido de las preguntas, y se hicieron modificaciones menores para ajustar las preguntas a los médicos residentes de especializaciones en medicina, llegando así al instrumento final.
El instrumento de encuesta constaba de 23 preguntas distribuidas en dos páginas. Se preguntó el sexo del encuestado, edad, nivel académico (año de residencia), los elementos de protección utilizados rutinariamente al realizar procedimientos invasivos y con contacto con fluidos corporales, el uso de doble guante, si había sufrido algún accidente biológico, el número de accidentes biológicos sufridos durante pregrado y durante la residencia, si algún accidente se presentó con un paciente definido como de alto riesgo (con historia de infección por VIH, HBV, HCV o uso de drogas intravenosas), si conocía el protocolo que se debe seguir luego de sufrir algún accidente biológico, el microorganismo al cual le teme más como causa de probable infección luego de un accidente y si considera que ha recibido suficiente capacitación en bioseguridad.
También, se formularon preguntas sobre el último accidente biológico sufrido por el encuestado, que incluían el elemento causal del accidente, el procedimiento durante el cual sucedió, el nivel académico en ese momento, el causante del accidente, el lugar donde ocurrió, la causa percibida del accidente, si el paciente fuente era definido como de alto riesgo, si recibió profilaxis antiviral por tratarse de alto riesgo si correspondía, si reportó el accidente, la atención recibida al reportarlo si correspondía, las razones para no reportarlo si correspondía y si alguien más tuvo conocimiento del accidente.
Para las preguntas sobre el uso de elementos de protección, la causa percibida del accidente, las razones de falta de reporte y el conocimiento del accidente por otra persona, se ofrecía la opción de seleccionar todas las respuestas que correspondieran.
Análisis estadístico
Los datos recolectados mediante el instrumento de medición fueron digitados por duplicado en una base de datos diseñada en EpiInfo 6.04d (CDC, USA). Se utilizó la herramienta validate para comparar las dos bases de datos digitadas, hasta que no se obtuvieron diferencias. El análisis de los datos se realizó con el software Stata/SE® 10.0 (StataCorp LP, USA).
La información obtenida mediante la encuesta fue analizada como porcentajes, promedios o medianas, según el tipo de variable. Las diferencias entre las proporciones de acuerdo con el tipo de programa en curso y el año de residencia, fueron analizadas mediante c2. El número de accidentes biológicos de acuerdo con el tipo de programa fueron analizados mediante la prueba t de Student. Para evaluar la relación entre el sufrir un accidente biológico y algunas variables de interés (sociodemográficas, uso de elementos de protección y el conocimiento del protocolo a seguir luego de accidentes), se analizaron mediante regresión logarítmica binomial, con la cual se obtienen riesgos relativos en la forma de razones de prevalencia (RP) (7).
Resultados
Datos descriptivos
De 79 médicos residentes, respondieron la encuesta 73 (92,4%), 45 (61,6%) de los cuales eran hombres. Se encuestaron 9 (12,3%) residentes de anestesiología, 12 (16,4%) de cirugía general, 11 (15,1%) de ginecología y obstetricia, 14 (19,2%) de medicina interna, 7 (9,6%) de ortopedia, 6 (8,2%) de patología y 14 (19,2%) de pediatría.
Debido al tamaño de la muestra, se agruparon los datos en residentes de especialidades quirúrgicas (anestesiología, cirugía, ginecología y obstetricia, ortopedia y patología; n=45) y residentes de especialidades no quirúrgicas o médicas (medicina interna y pediatría; n=28).
La distribución por año de residencia fue: 23 (31,5%) de primer año, 21 (28,8%) de segundo año, 24 (32,9%) de tercer año y 5 (6,9%) de cuarto año. La mediana de la edad fue 28 años (rango, 22 a 46 años); no hubo diferencia de edad según el tipo del programa de residencia.
La utilización rutinaria de elementos de protección durante la realización de procedimientos invasivos se muestra en la figura 1. De acuerdo con los niveles de protección, se encontró que 49,3% utilizaba rutinariamente protección completa (guantes, tapabocas y gafas), mientras el 50,7% restante la utilizaba incompleta (no utilizaban rutinariamente tapabocas o gafas). Los residentes de programas quirúrgicos reportaron más frecuentemente el uso de dos pares de guantes al compararse con los de programas médicos (62,2% vs. 14,3%; c2=16,10, p<0,001).
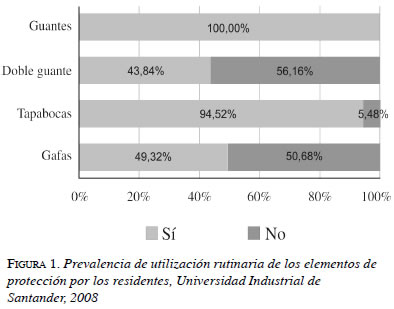
De los 73 residentes, 35 (48%) reportaron haber sufrido, al menos, un accidente biológico en su vida y 29 (39,8%) reportaron haber sufrido al menos uno durante el programa de residencia, y estos últimos fueron los analizados en el presente estudio.
Las prevalencias y las medias de accidentes por residente para cada subgrupo se presentan en la tabla 1. Las características del último accidente sufrido durante la residencia se presentan en la tabla 2; no existieron diferencias significativas en ninguna de las variables.

De 29 accidentes ocurridos durante la residencia, 23 (79,3%) fueron percutáneos, 5 (17,3%) salpicaduras sobre mucosas o piel no intacta y 1 no fue especificado. Los residentes de programas quirúrgicos sufrieron más frecuentemente accidentes percutáneos que los de programas médicos (91,7% vs. 25%; c2=10,38, p=0,001).
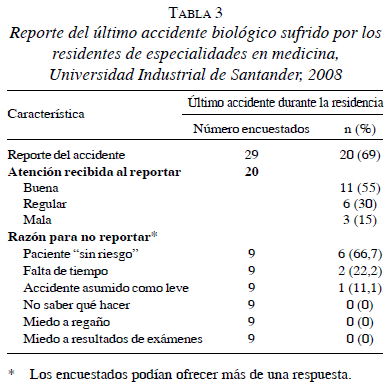
Nueve (31%) residentes no reportaron su accidente debidamente; las características asociadas al reporte de los accidentes se presentan en la tabla 3. Todos los accidentes con pacientes de alto riesgo fueron reportados; sin embargo, no todos los residentes recibieron profilaxis antiviral. De todos los accidentes no reportados, en 3 (33,3%) hubo conocimiento del accidente por parte de un profesor, en 4 (44,4%) por un residente y en 1 (11,1%) por un estudiante de medicina.
A todos los encuestados se les preguntó si conocían el protocolo que se debe seguir en caso de sufrir un accidente biológico y 72,6% contestaron afirmativamente. Igualmente, se les preguntó a cuál microorganismo temían más como posible causante de infección luego de un accidente biológico; el 69,4% señaló al VIH, 15,3% al HBV y 15,3% al HCV. Finalmente, se preguntó si creían que habían recibido suficiente capacitación en bioseguridad durante su carrera, a lo cual el 61,6% contestó negativamente.
Factores asociados al último accidente
Mediante análisis bivariado se identificaron como variables asociadas a sufrir un accidente biológico durante la residencia, el tipo de programa en curso, el uso de doble guante y el sufrimiento de un accidente biológico como estudiante de medicina durante pregrado. Mediante análisis multivariado, se llegó a un modelo final que incluyó dos factores: el tipo de programa en curso y el hecho de haber sufrido un accidente biológico como estudiante de medicina durante pregrado. En este modelo, cursar un programa de residencia quirúrgico comparado con uno médico ofrece una RP=3,17 (IC95% 1,27-7.94; p=0,014); por otra parte, el hecho de haber sufrido un accidente biológico como estudiante de medicina en pregrado da una RP=2,55 (IC95% 1,53-4,27; p<0,001).
Discusión
Los accidentes biológicos representan un riesgo ocupacional importante para el personal de salud, especialmente para el que se encuentra en entrenamiento, como son los estudiantes de medicina y los médicos residentes (1).
Desde 1987, los CDC publicaron un documento con recomendaciones sobre el uso de medidas de prevención y el manejo y disposición de elementos corto-punzantes, con el fin de prevenir los accidentes biológicos en el personal de salud (3). La premisa básica de las precauciones universales, es considerar a todo paciente como potencialmente infectado (e infeccioso).
Llama la atención, entonces, que después de más de 20 años de publicadas estas recomendaciones, las medidas de contención no se utilicen de manera regular. Por ejemplo, en el presente estudio observamos que las gafas protectoras son utilizadas únicamente por la mitad de los médicos residentes de manera rutinaria, dejando expuesta su mucosa conjuntival y haciéndola una puerta de entrada fácil para los patógenos transmitidos por los fluidos corporales.
Este tipo de accidentes biológicos son los más fácilmente prevenibles, al realizar campañas de concientización sobre el uso rutinario de gafas protectoras, o mediante medidas coercitivas; obligar a todo aquel que realice un procedimiento invasivo o que ingrese a una sala de cirugía a utilizar gafas protectoras, podría reducir significativamente los accidentes por salpicaduras, al igual que facilitar al trabajador de salud el cumplimiento de estas prácticas mediante el suministro de este tipo de insumos dentro del mismo hospital.
Por otra parte, el uso de dos pares de guantes ha demostrado reducir la exposición a sangre, al reducirse el número de perforaciones del guante más próximo a la piel (8). Otro estudio muy interesante demostró que se logra reducir la cantidad de contaminante que llega a la piel cuando se utilizan dos capas de guante, especialmente cuando se trata de perforaciones por agujas cortantes (9); al utilizarse tres capas de guante no se observó beneficio adicional.
A pesar de ser una práctica recomendada, sólo 43,8% de nuestros residentes acostumbran a usar doble guante, y son más constantes los residentes de especialidades quirúrgicas. En un estudio que reportó el uso rutinario de doble guante sólo en 15,6% de los residentes de cirugía general, se indagó a su vez las razones para el escaso uso de doble guante; se encontraron varias, como preocupación por la velocidad y destreza, sentir que era una molestia para la instrumentadora o que simplemente no se permitía en ciertos hospitales, tal vez por falta de recursos (10).
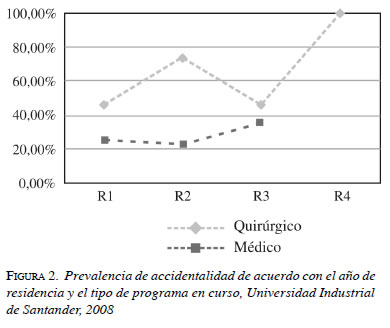
Si no se utilizan rutinariamente las medidas de protección y contención, se corre un mayor riesgo de sufrir accidentes biológicos. En el presente estudio, encontramos que casi la mitad (48%) del total de médicos residentes han sufrido, al menos, un accidente y, cuando se observa el grupo de mayor exposición (residentes quirúrgicos de cuarto año), la totalidad lo han sufrido. Al analizar sólo los accidentes sufridos durante el curso de la residencia, la diferencia es dramática: el 55,6% de los residentes de programas quirúrgicos han sufrido, al menos, un accidente durante la residencia, frente a sólo el 14,3% de los que pertenecen a programas no quirúrgicos.
En nuestra misma institución, se realizó durante el mismo periodo un estudio similar con los estudiantes de medicina del área clínica, y se observó una prevalencia general de 18%, con aumento de la exposición hacia los últimos años de la carrera (datos no publicados). Es evidente, entonces, que el riesgo se aumenta notablemente cuando se ingresa a un programa de residencia, momento en el cual se ve el profesional expuesto a largas jornadas laborales y grandes cantidades de pacientes.
Nuestro estudio extiende observaciones previas, en las que se ha reportado que la mayoría de los accidentes ocurren en los residentes de cirugía y que el grado de experiencia afecta la incidencia de los accidentes biológicos, siendo éstos más frecuentes en los primeros años de residencia. Se han descrito prevalencias de 62% a 83% y tasas anuales de 16,7% en residentes quirúrgicos, y prevalencias de 17% con tasas anuales de 3,3%, en residentes no quirúrgicos (11-14). Asimismo, teniendo como referencia los residentes de medicina interna, un estudio a principios de los noventa encontró que los residentes de cirugía general y ortopedia tenían una razón de exposición incrementada en más de 8 veces, seguidos por residentes de ginecología y obstetricia, quienes tuvieron un incremento de casi 7 veces (14).
Cuando se han estudiado servicios quirúrgicos completos, los residentes son los más frecuentemente expuestos, hasta en 44% de los casos, seguidos de las enfermeras con 29% y los estudiantes de medicina con 17% (15). También se ha descrito que los residentes de anestesiología (13) son un grupo frecuentemente involucrado en accidentes biológicos, y que los residentes de cirugía y medicina de urgencias (16) son un grupo especialmente vulnerable, debido a que tratan pacientes cuya historia clínica se conoce muy poco, en un ambiente acelerado de urgencias.
Es claro, entonces, que los residentes de cirugía tienen una mayor exposición; sin embargo, la importancia y el impacto de este tema radica en que los residentes quirúrgicos tienen un mayor riesgo de sufrir accidentes con pacientes considerados como de alto riesgo.
Dos estudios realizados en Johns Hopkins University ilustran la situación. En el primero, se estudió la población de pacientes que asistieron a la sala de urgencias, y se encontró que hasta 5,2% tenía infección por VIH (17), y el trauma penetrante era el factor predictor independiente más fuerte. En el segundo, se estudió la prevalencia de infección por VIH y hepatitis en pacientes quirúrgicos (5). Se observó que sólo el 21% de los pacientes víctimas de trauma fueron sometidos a pruebas en busca de estos virus, frente a 47% de los pacientes quirúrgicos por causas diferentes a trauma. Además, se encontraron seroprevalencias alarmantes entre los pacientes de trauma y los correspondientes a otras enfermedades quirúrgicas; para el VIH fue de 26% contra 24%, para el HCV de 33% contra 41% y para el HBV de 4% contra 3%, respectivamente. En este estudio, el factor predictor más fuerte fue el uso de drogas intravenosas.
Además de la impericia como causa importante (1,11), se han asociado otros factores como la falta de concentración y la fatiga relacionadas con los horarios de trabajo extendidos o de noche (11,18), el afán (11), las malas condiciones del lugar de trabajo e, incluso, los síntomas depresivos (19). Se considera que las jornadas de trabajo mayores de 24 horas, la falta de sueño (en promedio 2,5 horas de sueño), el estrés generado por la alta demanda de trabajo y las enfermedades o muertes de sus pacientes, generan una gran carga emocional y cognitiva en los residentes, lo que puede conducir a errores que ponen en riesgo la seguridad de los pacientes y de ellos mismos. Incluso, se ha llegado a citar que 24 horas de trabajo continuo causan una alteración cognitiva comparable a la inducida por una concentración de alcohol en sangre de 100 mg/dl (18,20).
Es importante anotar que en una encuesta realizada en 2008 a 259 cirujanos en Colombia, se encontró que el síndrome de desgaste profesional está presente en 20% de los encuestados y que se asocia con el sufrimiento de accidentes biológicos en los últimos seis meses (21). También, el papel del cirujano ya formado como docente dentro del quirófano es fundamental para orientar al médico residente en formación (22).
En el estudio más grande que se ha realizado en 699 residentes de cirugía, se encontró que la causa percibida más frecuente fue el afán (57%), seguida por la naturaleza no prevenible del accidente (20%), la fatiga (15%), la falta de habilidad (12%) y, por último, la falta de asistencia (9%) (11). Esto es comparable con nuestro estudio, en el que también reportamos como causa percibida más frecuente el afán (34,5%), seguida por la falta de destreza, la naturaleza no prevenible y las malas condiciones del lugar de trabajo (24,1% en todas ellas) y, por último, la fatiga en 17% de los casos.
Una vez ocurrido un accidente, es importante que sea reportado para que se le pueda ofrecer al involucrado todo el seguimiento y la profilaxis antiviral correspondiente. Es alarmante que 31% de los accidentes no se hayan reportado y, más alarmante aún, que las razones aducidas hayan sido considerar que el paciente no representaba riesgo o simplemente que no se tenía tiempo para estos trámites. El reportar los accidentes es una decisión que depende de cada individuo, pero se le deben ofrecer facilidades al trabajador, como atención 24 horas al día o una línea telefónica para este fin.
El sufrir un accidente biológico, especialmente con un paciente que se sabe tiene alguna infección activa, es psicológicamente traumático. En un estudio realizado en Japón, se demostró que en residentes de primer año sin síntomas depresivos durante la evaluación inicial, los que sufrieron algún accidente biológico tenían una probabilidad casi tres veces mayor de presentar síntomas depresivos al final del estudio (19); sin embargo, es claro que no puede establecerse una relación causal, pero la asociación en ambas vías es razonable.
Por otra parte, una encuesta realizada a 121 residentes en los Estados Unidos puso en evidencia que 42% de éstos tendían a minimizar la realización de procedimientos invasivos en pacientes positivos para VIH (23); si bien el riesgo de infección por VIH no había afectado su decisión de especialidad, sí reducía su entusiasmo por la práctica de la medicina. En el caso hipotético de que se infectaran con VIH, 25% expresaron que terminarían sus carreras, especialmente los residentes de cirugía y en los primeros años de residencia, además que 61% del total de encuestados expresó que se abstendría de realizar cualquier tipo de procedimiento invasivo. No debe sorprender, entonces, que casi el 70% de nuestros residentes haya expresado mayor temor por la infección con VIH, por todas las implicaciones laborales y, lamentablemente, sociales que conlleva.
Nuestro estudio tiene varias limitaciones. Primero, se trata de un diseño de corte transversal, el cual sólo nos permite establecer asociaciones y no causalidad. Segundo, este tipo de encuestas depende principalmente de la capacidad de los encuestados para recordar estos eventos, los cuales pueden haber ocurrido incluso varios años atrás; no es posible verificar la veracidad de la información suministrada y, para nuestro entender, es la mejor información que podemos obtener sobre este problema. Tercero, el tamaño de muestra de nuestro estudio es pequeño, por lo cual puede no ser representativo de la población de médicos residentes a nivel nacional.
Por lo anterior, este estudio pretende ser un punto de partida de investigaciones futuras; sentimos que estudios de carácter prospectivo que evalúen la incidencia de estos eventos en nuestro medio, con su relación con el momento o la actividad quirúrgica implicada, la hora del día o el impacto que podrían llegar a tener intervenciones educativas, el cumplimiento de las recomendaciones y controles médicos luego de sufrir un accidente biológico, entre otros aspectos, en lo posible a nivel nacional, resultarían demasiado valiosos y de gran impacto.
Por último, las campañas educativas deben realizarse desde los primeros semestres de la carrera de medicina, ya que encontramos una asociación positiva entre haber sufrido, al menos un accidente durante pregrado y sufrir otro durante la residencia, haciendo énfasis en las medidas de prevención de accidentes. Además, debido a que los residentes de especializaciones quirúrgicas son el grupo más afectado y la mayoría de accidentes ocurren dentro de los quirófanos, deben promulgarse las prácticas seguras como el uso rutinario de dos pares de guantes, el uso de una zona neutral o mesa de transferencia y el uso de agujas romas (24).
En conclusión, los accidentes biológicos son frecuentes en los médicos residentes, y los de las especialidades quirúrgicas son los más frecuentemente involucrados y, en especial, dentro de las salas de cirugía. Sumado a lo anterior, una buena proporción de los accidentes no son reportados debidamente, por lo cual no se le puede ofrecer al residente el seguimiento y tratamiento más adecuados para su caso. Estos hallazgos resaltan la importancia y necesidad de estrategias que reduzcan el número de accidentes biológicos en una manera sistemática y que faciliten su reporte. Finalmente, los accidentes biológicos deben ser un tema siempre vigente desde los primeros años en la escuela de medicina.
Agradecimientos
A los médicos residentes de la Universidad Industrial de Santander por su participación. Al doctor Agustín Vega, por su orientación en los conceptos de infectología.
Conflictos de intereses
Declaramos no tener ningún conflicto de intereses.
Fuentes de financiación
Se trató de una investigación formativa realizada en la Universidad Industrial de Santander.
Referencias
1. Tapias LF, Tapias L, Torres SA. Accidentes biológicos en estudiantes de medicina. Salud UIS. 2007;39:183-9. [ Links ]
2. Tapias L, Tapias-Vargas LF, Tapias-Vargas L. Primary cutaneous inoculation tuberculosis in a heathcare worker as a result of a surgical accident. Int J Dermatol. 2008;47:833-5. [ Links ]
3. Centers for Disease Control and Prevention. Guidelines for prevention of transmission of human immunodeficiency virus and hepatitis b virus to health-care and public-safety workers. MMWR. 1989;38:1-37. [ Links ]
4. Cardo DM, Culver DH, Ciesielski CA, Srivastava PU, Marcus R, Abiteboul D, et al. A case-control study of HIV seroconversion in health care workers after percutaneous exposure. Centers for Disease Control and Prevention Needlestick Surveillance Group. N Engl J Med. 1997;337:1485-90. [ Links ]
5. Weiss ES, Cornwell EE III, Wang T, Syin D, Millman EA, Pronovost PJ, et al. Human immunodeficiency virus and hepatitis testing and prevalence among surgical patients in an urban university hospital. Am J Surg. 2007;193:55-60. [ Links ]
6. Nuckols TK, Bhattacharya J, Wolman DM, Ulmer C, Escarce JJ. Cost implications of reduced work hours and workloads for resident physicians. N Engl J Med. 2009;360:2202-15. [ Links ]
7. Wacholder S. Binomial regression in GLIM: Estimating risk ratios and risk differences. Am J Epidemiol. 1986;123:174-84. [ Links ]
8. Tanner J, Parkinson H. Double gloving to reduce surgical cross-infection. Cochrane Database Syst Rev. 2006;3:CD003087. [ Links ]
9. Lefebvre DR, Strande LF, Hewitt CW. An enzyme-mediated assay to quantify inoculation volume delivered by suture needlestick injury: Two gloves are better than one. J Am Coll Surg. 2008;206:113-22. [ Links ]
10. Brasel KJ, Mol C, Kolker A, Weigelt JA. Needlesticks and surgical residents: Who is most at risk? J Surg Educ. 2007;64:395-8. [ Links ]
11. Makary MA, Al-Attar A, Holzmueller CG, Sexton JB, Syin D, Gilson MM, et al. Needlestick injuries among surgeons in training. N Eng J Med. 2007;356:2693-9. [ Links ]
12. Heald AE, Ransohoff DF. Needlestick injuries among resident physicians. J Gen Intern Med. 1990;5:389-93. [ Links ]
13. Davanzo E, Frasson C, Morandin M, Trevisan A. Occupational blood and body fluid exposure of university health care workers. Am J Infect Control. 2008;36:753-6. [ Links ]
14. O’Neill TM, Abbott AV, Radecki SE. Risk of needlesticks and occupational exposures among residents and medical students. Arch Intern Med. 1992;152:1451-6. [ Links ]
15. Bakaeen F, Awad S, Albo D, Bellows CF, Huh J, Kistner C, et al. Epidemiology of exposure to blood borne pathogens on a surgical service. Am J Surg. 2006;192:e18-21. [ Links ]
16. Lee CH, Carter WA, Chiang WK, Williams CM, Asimos AW, Goldfrank LR. Occupational exposures to blood among emergency medicine residents. Acad Emerg Med. 1999;6:1036-43. [ Links ]
17. Kelen GD, Fritz S, Qaqish B, Brookmeyer R, Baker JL, Kline RL, et al. Unrecognized human immunodeficiency virus infection in emergency department patients. N Engl J Med. 1988;318:1645-50. [ Links ]
18. Ayas NT, Barger LK, Cade BE, Hashimoto DM, Rosner B, Cronin JW, et al. Extended work duration and the risk of self-reported percutaneous injuries in interns. JAMA. 2006;296:1055-62. [ Links ]
19. Wada K, Sakata Y, Fujino Y, Yoshikawa T, Tanaka K, Miyajima E, et al. The association of needlestick injury with depressive symptoms among first-year medical residents in Japan. Ind Health. 2007;45:750-5. [ Links ]
20. Dawson D, Reid K. Fatigue, alcohol and performance impairment. Nature. 1997;388:235. [ Links ]
21. Vega NV, Sanabria A, Domínguez LC, Osorio C, Ojeda C, Bejarano M. Síndrome de desgaste profesional en cirujanos colombianos. Rev Colomb Cir. 2009;24:153-64. [ Links ]
22. Torregrosa L, Tawil M, Ayala JC, Ochoa OA, Gil F. Excelencia en la enseñanza en salas de cirugía: cuando los residentes hablan. Rev Colomb Cir. 2009;24:165-74. [ Links ]
23. Ritota PC, Quirke TE, Byer A. Influence of HIV-infection risk on resident physicians. Acad Med. 1996;71:684-6. [ Links ]
24. Berguer R, Heller PJ. Preventing sharps injuries in the operating room. J Am Coll Surg. 2004;199:462-7. [ Links ]














