Introducción
La cirugía abdominal ha incrementado notablemente su frecuencia y con ello su complejidad. El avance simultáneo en los cuidados perioperatorios ha logrado que los pacientes soporten exitosamente el trauma quirúrgico y eventuales complicaciones 1. A pesar de los indudables beneficios de los cambios mencionados, estos trajeron como consecuencia nuevos desafíos 2, observando con mayor frecuencia en los servicios de cuidados críticos las denominadas catástrofes abdominales, condición que conlleva una elevada mortalidad (20-60 %) 3. Su tratamiento es complejo y requiere de un abordaje multidisciplinario, donde es indelegable la responsabilidad del equipo quirúrgico.
El abdomen abierto (AA) ha sido propuesto para tratar o prevenir los efectos de los trastornos de la fisiología en pacientes con lesiones graves 4. Aunque represente una alternativa terapéutica resaltable en su desempeño, debe reconocerse como una enfermedad no anatómica; una situación que tiene potenciales efectos secundarios, aumentando la morbilidad del paciente y determinando la movilización de mayores recursos institucionales en torno a su cuidado. Las indicaciones para su uso y las complicaciones derivadas, no se encuentran adecuadamente documentadas a nivel nacional; por tanto, su uso debe ser individualizado en los pacientes que más se beneficiarían de él.
En 2018, la World Society of Emergency Surgery (WSES) 5 publicó el consenso “The open abdomen in trauma and non-trauma patients” con recomendaciones para el manejo óptimo con AA del paciente traumatizado y no traumatizado, por lo que el objetivo de este estudio fue adaptar e implementar la guía WSES en un hospital de nivel III de la ciudad de Popayán, Colombia, y comparar los resultados que se venían obteniendo con los encontrados después de su implementación en la institución.
Métodos
Se llevó a cabo un estudio analítico cuasi-experimental no aleatorizado, con dos mediciones, una previa a la intervención en controles históricos y otra posterior a la intervención, teniendo en cuenta todos los pacientes de 15 años de edad o mayores, atendidos por parte del grupo de cirugía general, que requirieron manejo con abdomen abierto y estancia en unidad de cuidados intensivos (UCI), entre los meses de abril y octubre, en los años 2018 y 2019. Se excluyeron aquellos pacientes que debido a remisión institucional o ausencia de datos en el registro clínico no contaran con la totalidad de los datos requeridos.
El grupo investigador, adaptó a la capacidad y recursos de la institución la guía de práctica clínica WSES 2018, y la socializó con el personal asistencial inmerso en la atención de esta patología 5. Una vez se tuvo consenso, se implementaron las recomendaciones en los diferentes servicios y se inició la recolección prospectiva de los datos. La información fue obtenida por los médicos residentes del programa de Cirugía General, mediante la revisión de historias clínicas y registro en el aplicativo Clinapsis®. Esta investigación se clasificó como de bajo riesgo y estuvo avalada por el comité de ética institucional.
Para el análisis se utilizó estadística descriptiva, presentando los resultados en frecuencias y proporciones para las variables categóricas y medidas de tendencia central y de dispersión para las variables cuantitativas. Para la comparación de la práctica y los desenlaces en los periodos a estudio, se utilizó la prueba de Chi cuadrado y se estableció el nivel de significancia en p<0,05. Se empleó el software SPSS® (IBM Company) versión 25.
Resultados
Entre los meses de abril y octubre en los años 2018 y 2019, se incluyeron 99 pacientes manejados mediante técnica de abdomen abierto, 44 pacientes en el año 2018 y 55 en el año 2019. La selección de la población se describe en la figura 1.
La población estuvo compuesta por 70 hombres (70,7 %), con una edad media de 53 años (DE=20,7), que pertenecían en el 90,8 % a los estratos socioeconómicos uno y dos y estaban afiliados al régimen subsidiado de seguridad social en salud en un 84,8 % (n=84). En el año 2018, 21 pacientes procedían del área urbana (47,7 %), mientras en el año 2019, 51 pacientes procedían del área rural (92,7 %) (Tabla 1).
Tabla 1. Caracterización sociodemográfica de los pacientes con abdomen abierto incluidos en el estudio.

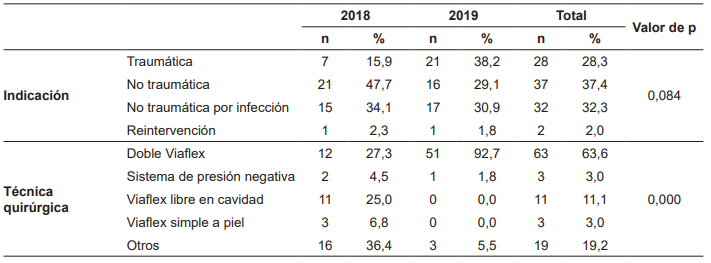
Entre las causas que condujeron a dejar el abdomen abierto, en el año 2018 las patologías inflamatorias no traumáticas de la cavidad abdominal se presentaron en un 47,7 % (n=21) y los procesos sépticos inflamatorios en un 34,1 % (n=15); comportamiento que para el 2019 cambió, mostrando al trauma como la indicación primordial con un 38,2 % (n=21), compartiendo su frecuencia con la patología infecciosa en un 30,9 % (n=17) (Tabla 2).
Entre las diferentes técnicas quirúrgicas, para el año 2018 se utilizaban manejos intermedios híbridos hasta en un 36,4 % (n=16), seguido del Viaflex libre a cavidad y con rafia simple a piel en un 31,8 % (n=14), prácticas que se abandonaron posterior a la implementación de las recomendaciones de la guía, predominando el uso del doble Viaflex en un 92,7 % (n=51), siendo un hallazgo estadísticamente significativo (p=0,000) (Tabla 2).
El APACHE 2 tuvo un puntaje promedio similar para los dos años, de 21,1 (DE 10,5) en 2018 y 21,3 en 2019 (DE 8,1), y el exceso de base tuvo niveles mayores de -8,2 en 2018 (DE 4,9) y de -7,2 en 2019 (DE 6,4) (Tabla 3).
Tabla 3. Valores de APACHE II, base exceso y lactato sérico de los pacientes con abdomen abierto incluidos en el estudio.

DE: desviación estándar
Min: mínimo
Max: máximo
En el contexto perioperatorio, el uso de soluciones balanceadas, como el lactato de Ringer, fue superior al uso de solución fisiológica, con valores totales de 89,9 % (n=89) en 2019 versus 13,1 % (n=13) en 2018 (Tabla 4). El uso de vasopresores e inotrópicos fue frecuente en la fase de control de daños (63,3 %), con 27,3 % (n=12) para el 2018 y un aumento importante para el 2019 de hasta un 92,7 % (n=51). De igual forma, el manejo inotrópico pasó del 6,8 % (n=3) en 2018 a un 34,5 % (n=15) en el 2019, siendo las diferencias estadísticamente significativas.
Tabla 4. Intervención hidroelectrolítica, uso de vasopresores, inotrópicos y expansores del volumen sanguíneo en los de los pacientes con abdomen abierto tratados durante los años 2018 y 2019.

Pre:* grupo intervenido previo a la intervención
Pos: grupo intervenido posterior a la intervención
El flujo metabólico manejado con soluciones dextrosadas se incrementó en 2019 hasta el 63,6 % (n=35) y el uso de soporte vasopresor e inotrópico en el manejo preoperatorio no presentó diferencias en los dos años. En cuanto al uso de soluciones coloides, se encontró que la albúmina, como redistribuidor de flujo, únicamente fue utilizado en el 2019, en un 36,4 % (n=20), y en lo referente a otro tipo de expansores, como el succinato de gelatina también se observó alza para el 2019 (n=21; 38,2 %), en comparación con el 2018 (n=5; 11,4 %).
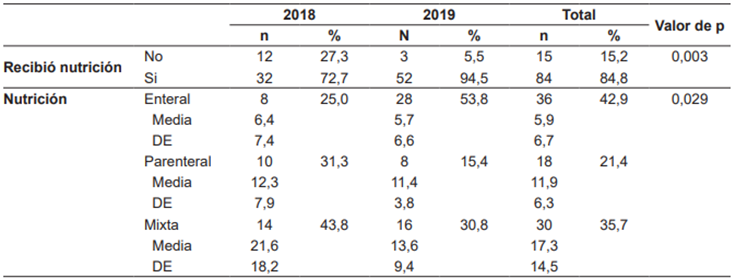
Se hizo intervención nutricional en el 72,7 % de los pacientes en el año 2018, con incremento hasta el 94,5 % en el año 2019, dado principalmente por el incremento en el uso de la nutrición enteral (de 25 % a 53,8 %), contrario a lo ocurrido con la nutrición parenteral, que fue utilizada en un 31,3 % de los pacientes (n=10) en el 2018 y disminuyó a 15,4 % (n=8) para el 2019. Estos cambios se consideraron favorables y la diferencia fue estadísticamente significativa (p=0,029) (Tabla 5).
Tabla 5. Indicación de manejo y soporte nutricional, tipos y días de intervención.
DE: desviación estándar.
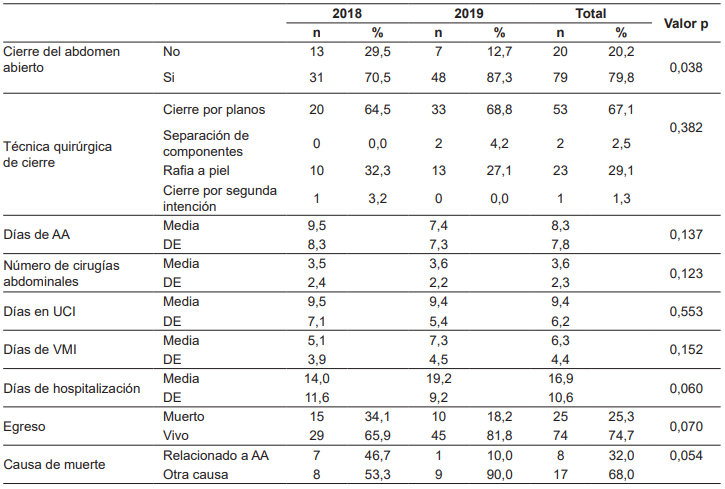
La estancia en UCI fue similar en las dos poblaciones, con media de días de 9,5 y 9,4 respectivamente. El tiempo de soporte ventilatorio fue mayor en el 2019 (5,1 vs 7,3 días), así como la estancia hospitalaria total (14,0 vs 19,2 días), pero la diferencia no fue estadísticamente significativa.
Los desenlaces definidos como complicaciones infecciosas estuvieron presentes en el 40,4 % (n=40) de los pacientes, categorizadas indistintamente de la patología de base y del tiempo de estancia hospitalaria, siendo más frecuentes en el año 2018 la infección pulmonar asociada a los cuidados de la salud (n=7; 43,8 %) y la bacteriemia (n=4; 25,0 %); predominando en el año 2019 la infección del sitio operatorio (n=15; 45,5 %), con una diferencia estadísticamente significativa (p=0,023) (Tabla 6).
Tabla 6. Descripción de complicaciones infecciosas y no infecciosas en el periodo a estudio.

NAH:* neumonía adquirida hospitalaria
IVU: infección de vías urinarias
ISO: infección de sitio operatorio
Por otra parte, se presentaron complicaciones no infecciosas en 67 pacientes (67,7 %), derivadas del proceso de atención y la estancia hospitalaria, siendo el desacondicionamiento físico el principal en ambos periodos, con un 70,7 % (n=58). Llama la atención el mayor porcentaje de fístula enterocutánea en el año 2019 (n=6; 10,9 %) en comparación con el año 2018 (n=3; 6,8 %), aunque la diferencia no tuvo significancia estadística.
Entre los desenlaces quirúrgicos, hubo un aumento importante para el cierre del AA de una población a otra, pasando del 70,5 % en el 2018 (n=31) al 87,3 % en el 2019 (n=48) (p=0,038); además, disminuyó el tiempo para el cierre del abdomen, desde un tiempo medio de 9,5 días en 2018 a 7,4 días en 2019. La técnica quirúrgica más utilizada en ambos periodos fue la rafia por planos anatómicos, seguida de cierre parcial de la cavidad con aproximación de la piel. La mortalidad global representó el 25,3 % (n=25), con una ostensible disminución entre el año 2018 (n=15; 34,1 %) y el año 2019 (n=10; 18,2 %). Las causas de mortalidad asociadas al abdomen abierto presentaron una reducción aún mayor, desde un porcentaje de 46,7 % (n=7) hasta el 10,0 % (n=1) (Tabla 7).
Discusión
El abdomen abierto hace parte de las estrategias de la cirugía del control de daño y sus indicaciones varían de una región a otra. En Estados Unidos, el AA es la cirugía de control de daños relacionada con el manejo del traumatismo abdominal 6, mientras que, en Reino Unido, es más común por sepsis abdominal. Esas cifras son similares a nuestros datos institucionales, con porcentajes de presentación alrededor del 30 % para la patología traumática y de 40 % para la patología no traumática.
Definir la mejor técnica para el cierre abdominal temporal es controversial. Los atenuantes no menores, como la naturaleza de la lesión, la experiencia del grupo tratante y la disponibilidad de terapias asociadas, permiten la subjetividad en las conductas. Distintas revisiones concluyen que los sistemas de presión negativa pueden tener mejores resultados, pero la calidad general de los datos disponibles es deficiente 7. En nuestro medio los sistemas de presión negativa no fueron utilizados con frecuencia, dada la preferencia del grupo tratante y generalmente el limitado acceso institucional a estos insumos durante el periodo de intervención del estudio; sin embargo, al implementar las recomendaciones del consenso WSES 2018 5,8en nuestra institución, se permitió la estandarización del doble Viaflex abdominal (bolsa de Bogotá) al ser un método simple, de fácil acceso, seguro y económico, siendo esta la segunda recomendación de mayor peso mencionada por la guía, limitando las complicaciones de técnicas intermedias raramente utilizadas en la actualidad. Además, de forma similar a los datos informados por algunos autores, tiene la ventaja de monitorizar de forma más fehaciente el contenido abdominal 9-11.
A partir del análisis de este grupo de pacientes, es evidente la importante incidencia de complicaciones infecciosas, principalmente la neumonía, que no repercutieron en desenlaces como prolongación de la ventilación mecánica o estancia hospitalaria, por lo que es posible que tampoco un impacto significativo en las otras medidas de resultados cruciales. El uso de sistemas de presión negativa es una estrategia de manejo con riesgo reducido de infección posoperatoria 12, caso contrario a los resultados de este estudio, donde aumentó la tasa de infección postquirúrgica en los pacientes manejados con doble Viaflex (p=0,023), hallazgo que puede inferir la imposibilidad de la tecnología para ofrecer succión constante del inóculo bacteriano y del exudado inflamatorio.
El riesgo de lesión iatrogénica en revisiones múltiples de la cavidad abdominal hace más proclive la aparición de fístulas que, según Giudicelli y col. (2017), puede llegar al 20 % y ocurrir tan pronto como ocho días desde la laparotomía inicial, en mayor proporción en pacientes manejados con doble Viaflex 13,14. Si bien la presentación de esta complicación fue variable en el tiempo, con un aumento del 6,8 % al 10,9 % para los pacientes tratados en el 2019, se podría explicar por el aumento en el uso del sistema de contención con doble Viaflex, siendo un porcentaje extrapolable a la literatura disponible.
Está descrito en la literatura que el reposo prolongado se asocia con un aumento significativo en la morbilidad 13, de allí que el desacondicionamiento físico presente en nuestra población a estudio fuera un hallazgo significativo entre las complicaciones no infecciosas.
La administración excesiva de líquidos cristaloides dificulta el cierre de la fascia al contribuir al edema visceral 15. Para Harvin y col, en su revisión retrospectiva del 2013, fue significativo encontrar disminución del tiempo para el cierre de la cavidad tras el uso de solución hipertónica 15,16. Las intervenciones que contrastan medidas de soporte integral, como el uso de vasopresores y expansores tisulares, que permiten mayor eficacia en la reanimación, mostraron una diferencia estadísticamente significativa en el enfoque postquirúrgico de los pacientes incluidos en este estudio.
La nutrición enteral está indicada en el AA, pero múltiples atenuantes hacen que no se cumplan los objetivos nutricionales. Sin embargo, para nuestro estudio el soporte nutricional fue implementado en más del 80 % de los pacientes. De acuerdo con Lin y col. (2020), el soporte entérico puede mejorar la entrega calórica, con menores tasas de complicaciones 17,18. En nuestra población hubo una mejora significativa en el manejo nutricional de los pacientes, donde la nutrición entérica pasó de un 25 % a un 50 %, con disminución de la indicación del aporte parenteral.
En series de casos como las descritas por Sánchez y col. (2020), lograr un cierre de la pared abdominal del 65,5 % de un total de 499 fue significativo 19, permitiendo contrastar de forma positiva el porcentaje de éxito encontrado en nuestro estudio, con un cierre anatómico cercano al 70 %, con técnicas que mitigan el riesgo de defectos herniarios postincisionales. Cuanto mayor sea el tiempo de uso de las medidas de contención abdominal, menor será la posibilidad de cierre 13,19; sin embargo, en nuestro estudio la media de días de abdomen abierto fue de 7,4, siendo ostensiblemente menor en el año 2019, a pesar del manejo más usual con doble Viaflex.
El cierre primario de la piel requiere estrecho seguimiento, dada la posibilidad de evisceración no contenida, alternativa que para nuestra población fue implementada en un 30 %, pudiendo también estar asociado con mayor tasa de infección del sitio quirúrgico y con la necesidad de requerir reconstrucción posterior de la pared abdominal, hallazgos descritos en el estudio de Sava y col. en 2019 20.
La población a estudio presentó gravedad clínica importante, con el puntaje APACHE II en promedio de 21 puntos, definiendo así tasas de mortalidad en el paciente quirúrgico de 30 % 21. En este estudio, reportamos un 25 % de mortalidad postoperatoria global, con una disminución importante del 34,1 % en el 2018 al 20 % en el 2019 tras la implementación de las recomendaciones de la guía WSES 2018. En la literatura, los estudios que incluyeron poblaciones similares mostraron resultados comparables, con tasas de mortalidad entre el 11-31 % 21,22. También informaron que la mortalidad en la mayoría de sus pacientes se debía a la evolución natural de la enfermedad y no relacionada a la técnica utilizada 23-25. Además, podemos inferir que el manejo con doble Viaflex puede jugar un papel importante en la reducción de la tasa de mortalidad al prevenir el síndrome compartimental y sus temidas complicaciones 26-28.
Las limitaciones de este estudio fueron dadas por el tamaño de la muestra, al no alcanzar diferencias estadísticamente significativas en algunas variables, en especial en la mortalidad como principal desenlace. De igual forma, la pérdida ostensible de pacientes en la cohorte histórica pudo afectar negativamente la validez interna del estudio. Entre las fortalezas se encuentran, demostrar la validez externa de la guía, en un hospital general de nivel III de atención en Colombia, así como la adherencia del personal de salud a las recomendaciones adaptadas a la disponibilidad y recursos de la institución. Además, permitió validar la bolsa de Bogotá como un sistema de cierre temporal de la cavidad abdominal, al ser por mucho, el más utilizado en nuestro medio local.
Conclusión
La implementación de la guía de la World Society of Emergency Surgery (WSES) del 2018 en nuestra institución evidenció una disminución notoria en las tasas de mortalidad y los días de estancia hospitalaria en unidad de cuidado crítico, con aumento en las posibilidades de contención abdominal final, repercutiendo en una disminución de costos hospitalarios.