Introducción
La fístula pancreática es una comunicación anormal entre el epitelio ductal pancreático y otra superficie epitelial. Es una de las principales complicaciones de las intervenciones que incluyen la cabeza del páncreas y engloban un compromiso a múltiples niveles, que pueden incluso a desencadenar la muerte 1-3. Existen tres formas de clasificar las fístulas pancreáticas; en primer lugar, las de origen anatómico (internas o externas); en segundo lugar, las desencadenadas por un proceso patológico subyacente y, por último, las fístulas pancreáticas resultantes de un trauma 3.
En 2005, el Grupo de Estudio Internacional sobre Definición de Fístula Pancreática (ISGPF) 4, cuyo objetivo es disminuir desenlaces fatales, hizo una reclasificación, en la cual se concluyó que el valor de amilasa superior a tres veces el nivel sérico normal, obtenida del dren abdominal a partir del tercer día posoperatorio, hace parte de los criterios diagnósticos. Posteriormente, en 2016, el grupo establecido nueve criterios clínicos: estado del paciente, tratamiento específico, hallazgos en las imágenes diagnósticas, drenaje persistente durante más de tres semanas, reoperación, signos de infección, sepsis, reingresos y muerte 5-8.
En su actualización más reciente clasificaron la fístula así: fístula grado A o fuga bioquímica; fístula grado B, la cual requiere en algunas oportunidades de intervención percutánea, y la fístula grado C, que se acompaña de compromiso clínico importante con alto riesgo de desenlace fatal o la muerte del paciente 3,4,9. Esta clasificación ha facilitado la detección temprana de alteraciones clínicas que evalúan la eficacia quirúrgica, así como las estrategias de abordaje y mitigación de daños según la severidad de la alteración 6. Actualmente se ha documentado una incidencia de fístula pancreática postoperatoria entre el 3 % y el 45 % y una mortalidad del 1 % en pacientes con fuga bioquímica y del 45 % con fístula tipo C 4,10,11.
En cuanto a los factores predictivos que se ven involucrados en el aumento de la incidencia de fístula pancreática, se encuentran factores demográficos, tales como edad, género y comorbilidades; factores relacionados con la enfermedad pancreática, tales como textura o tamaño del conducto y cantidad de líquido pancreático, y por último, factores operativos, relacionados con la intervención quirúrgica, como pérdida de sangre, técnica quirúrgica y uso de selladores adhesivos, stents y adyuvantes farmacológicos 7,8. Son el diámetro del conducto pancreático menor de 3 mm y una consistencia blanda del páncreas los que determinan un mayor riesgo de desarrollar fístula pancreática 8.
A nivel fisiopatológico, la alteración anatómica causada por la interrupción del conducto pancreático provoca la fuga del líquido pancreático, produciendo erosión y formando diferentes vías, dependiendo de la localización anatómica de la disrupción 9,12,13. Su presentación clínica va desde pacientes asintomáticos hasta el desarrollo de síntomas o signos, como dolor abdominal, náuseas, vómitos, distensión abdominal, falta de apetito, pérdida de peso, deshidratación y desnutrición 14,15.
En cuanto al diagnóstico, varias herramientas son especialmente útiles en caso de sospecha de fístula, entre las que se incluyen la tomografía computarizada, que facilita encontrar colecciones de líquido y cambios en el páncreas; la colangiopancreatografía por resonancia magnética (CRM), la cual proporciona una imagen más precisa del conducto pancreático, y la colangiopancreatografía retrógrada endoscópica (CPRE), que permite detallar la anatomía del conducto pancreático e identificar cualquier sitio de interrupción 15,16.
El objetivo de esta revisión fue describir el tipo de fístula que se presentó en los pacientes llevados a pancreatoduodenectomía en nuestra institución, además de mostrar la importancia de la detección temprana y el manejo oportuno de la fístula pancreática, independientemente del estadio y las alternativas de prevención de esta complicación tan temida.
Métodos
Se llevó a cabo un estudio de tipo transversal, retrospectivo observacional, donde se incluyeron los pacientes que fueron sometidos a pancreatoduodenectomía en el Hospital Internacional de Colombia, Fundación Cardiovascular de Colombia, en Piedecuesta, entre enero de 2017 y diciembre de 2020, por parte del servicio de Cirugía hepatopancreatobiliar.
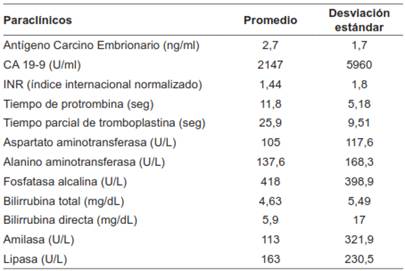
Como criterios de inclusión se utilizaron: pacientes mayores de 18 años, con diagnóstico previo por imagenología de tumor de páncreas, sometidos a pancreatoduodenectomía. Se evaluaron los datos clínicos, resultados de paraclínicos preoperatorios (recuento glóbulos blancos, bilirrubina total (mg/dL), bilirrubina directa (mg/dL), tiempos de coagulación (seg), amilasa (U/L), lipasa (U/L), fosfatasa alcalina (U/L), transaminasas (U/L)) y marcadores tumores (antígeno CA 19-9 (U/ml) y antígeno carcinoembrionario (ng/ml)) y hallazgos histopatológicos de la base de datos del hospital.
En la realización del presente estudio se tuvo en cuenta la definición de fístula pancreática del ISGPF, determinada como un valor de amilasa tes veces por encima del valor sérico normal, obtenida del dren abdominal a partir del tercer día posoperatorio, para categorizar mejor los diferentes grados de severidad 6,17.
Para el análisis estadístico se utilizó el programa STATA (StataCorp LLC, College Station, EEUU) versión 15. Los resultados de las variables categóricas fueron presentados en frecuencia absoluta y relativa, y las variables continuas fueron presentadas, según su distribución, en promedio con desviación estándar o mediana con rangos intercuartílicos (RIC).
Resultados
Entre los 69 pacientes sometidos a pancreatoduodenectomía, el sexo femenino correspondió al 50,7 % y la mediana de la edad fue de 57 años (Tabla 1). En el momento del procedimiento, la mayoría de los pacientes presentaban un índice de masa corporal (IMC) aumentado y solo el 15,9 % tenía un peso adecuado. Entre las comorbilidades de los pacientes intervenidos se encontró principalmente hipertensión arterial (76,8 %) y colelitiasis (34,8 %). La manifestación clínica más frecuente en los últimos tres meses fue el dolor abdominal (78,3 %), seguida de pérdida de peso (37,7 %).
Tabla 1. Características sociodemográficas y clínicas de los pacientes seleccionados.

* DE: desviación estándar; IMC: índice de masa corporal.
El procedimiento quirúrgico más frecuente fue la cirugía de Whipple (81,2 %) (Tabla 2). Del total de pacientes, 33,3 % presentaron fístula pancreática, y entre ellos, el 23,2 % correspondió a fuga bioquímica - Grado A, el 8,7 % a fístula grado B y el 2,9 % a grado C. El 58,5 % correspondieron a hombres. Otras complicaciones presentadas en los pacientes del estudio fueron hemorragia postquirúrgica (13 %), vaciamiento gástrico retardado (13 %) y fuga anastomótica (7,2 %).
Tabla 2. Tipo de procedimiento quirúrgico, características intraoperatorias del compromiso tumoral y complicaciones postquirúrgicas.

* DE: desviación estándar. Fuente: Autores.
En cuanto al manejo, en aquellos pacientes con fuga bioquímica se indicó un manejo expectante durante su estancia hospitalaria, sin observar empeoramiento de su complicación. En los pacientes que presentaron fístula grado B se utilizaron las medidas no farmacológicas preoperatorias, como un adecuado ayuno, reposición hídrica y acompañamiento por parte de nutrición; además de la valoración multidisciplinaria, se realizó seguimiento ecográfico postoperatorio. Por último, aquellos con fístula grado C requirieron reintervención (2 pacientes) y uno falleció por una causa asociada a la fístula. En ninguno de los pacientes se indicó la administración de análogos de somatostatina.
La mortalidad posoperatoria del estudio fue 5 pacientes (7,2 %), siendo la principal causa la sepsis abdominal (3 pacientes), con complicaciones respiratorias y trombosis mesentérica en menor proporción. Entre los pacientes que fallecieron después de la cirugía, dos de ellos no presentaron fístula pancreática asociada a su desenlace, sin embargo, en los otros se presentó un grado de fístula diferente.
Discusión
Las intervenciones quirúrgicas en los pacientes con cáncer de páncreas han permitido mejorar los desenlaces, junto con la disminución progresiva en el tiempo de las cifras de morbilidad, asociado al mejoramiento en la planeación prequirúrgica y las técnicas quirúrgicas 1.
La fístula pancreática es una complicación postoperatoria importante, multifactorial, que constituye un reto para el manejo por el aumento de la mortalidad. Hay diferentes estudios que documentaron una incidencia de fístula pancreática de aproximadamente 10 % en los pacientes sometidos a resección de tumores periampulares 2. Un estudio retrospectivo publicado en el Reino Unido en 2017, que analizó pacientes con diagnóstico de tumor periampular, encontró que la complicación más frecuente fue la fístula pancreática 18, con mayor prevalencia de la grado A (o fuga bioquímica), seguido de hemorragia y vaciamiento gástrico retardado. Así mismo, en Paraguay 19 una revisión de 14 pacientes con diagnóstico de ictericia de origen neoplásico reveló un elevado índice de comorbilidades posoperatorias, con predominio de gastroparesia (78,5 %), seguido de fístula pancreática (64,2 %), dehiscencia de las anastomosis (42,8 %) y óbito (21,4 %); datos que reflejan un comportamiento similar a los arrojados por nuestro estudio.
Otro estudio con 280 pacientes determinó una relación de la fístula pancreática posoperatoria como un factor de riesgo significativo para desarrollar infección del sitio operatorio 18. Según algunos reportes, la consistencia pancreática blanda y una alta actividad de lipasa en el drenaje al tercer día postoperatorios fueron predictores para el desarrollo de una fístula grado C 16, aunque en nuestro estudio se encontró con más frecuencia en el intraoperatorio el páncreas duro asociado al desarrollo de fístula postquirúrgica.
En la población de este estudio existió un predominio del sexo femenino, sin embargo, los pacientes que desarrollaron fístula pancreática fueron principalmente hombres, lo cual concuerda con la literatura que describe esto como un factor de riesgo para el desarrollo de la complicación, teniendo relación con nuestro estudio en el cual el 58,5 % de los pacientes que desarrollaron fistula fueron hombres.
Diagnóstico de fístula pancreática
El diagnóstico está basado en la sospecha clínica y el seguimiento minucioso de los pacientes sometidos a una intervención quirúrgica que involucre la cabeza, el cuerpo o la cola del páncreas. La detección temprana está determinada por los niveles elevados de amilasa en una muestra tomada del líquido pancreático; sin embargo, existen registros que favorecen la detección de lipasa en vez de amilasa 12, dado que se ha podido calcular una especificidad del 77 % y un valor predictivo negativo del 98 % para la lipasa en contraste con una sensibilidad del 79 % y una especificidad del 78 % para la amilasa, con un valor predictivo negativo del 93 % 12.
Otra opción es la detección de complicaciones clínicas del paciente que ameriten intervención percutánea o vía abierta, determinante para iniciar un abordaje terapéutico de contención. Esto se realiza con ayudas paraclínicas o imágenes diagnósticas que nos permitan esclarecer la base de una posible alteración inicial 14.
También se han identificado algunos factores a tener en cuenta durante el intraoperatorio, como la textura del páncreas y el diámetro del conducto pancreático, dado que, al ser una glándula más dura o presentar un diámetro de conducto pancreático menor de 3 mm hay mayor riesgo de desencadenar fístula pancreática 13,15,17,20. Por otro lado, se ha descrito que la neutrofilia y la linfopenia son dos aspectos con buen valor pronóstico para el desarrollo de fístula pancreática, con un umbral de 8,3 para la relación neutrófilo/linfocito (valor predictivo positivo: 40 %; valor predictivo negativo: 86 %; área bajo la curva de 0,71, sensibilidad del 81 % y especificidad del 62 %), y un umbral de 33,2 para la relación plaqueta/leucocito (área bajo la curva de 0,72, sensibilidad del 72 % y especificidad del 71 %) 21.
De acuerdo con su presentación clínica, el dolor abdominal fue el principal síntoma, igual a lo encontrado en diferentes estudios realizados en otras poblaciones 3,4. En los paraclínicos, el CA 19-9 puede ayudar a diferenciar entre lesiones benignas y malignas, sin embargo, en nuestro estudio más del 50 % de los pacientes presentaban valores elevados y estos pacientes desarrollaron fístula pancreática. La mortalidad no se relacionó directamente con la presencia de fístula pancreática grado C, ya que solamente un paciente tuvo este grado, por lo que se puede pensar que existen múltiples factores asociados a este desenlace.
Tratamiento
Son necesarios diferentes tipos de intervenciones o medidas para la prevención de la fístula pancreática en estos procedimientos. Nuestros resultados respaldan que la fístula pancreática es una complicación postquirúrgica frecuente, relacionada directamente con la morbimortalidad 22. La mayoría de los pacientes respondieron favorablemente a las medidas instauradas, lo cual respaldaría lo descrito en la literatura sobre que existen estrategias y tratamientos efectivos en el manejo de la fístula pancreática 23.
El tratamiento va enfocado de acuerdo con el tipo de alteración evidenciada y las manifestaciones clínicas desencadenadas. Lo más importante es poder detectar el alcance terapéutico óptimo para estabilizar y ofrecer mejor oportunidad de sobrevida. El manejo inicial es conservador, basado en la suspensión de la alimentación vía oral dado el estímulo de producción de enzimas pancreáticas que pueden empeorar el cuadro clínico; en nuestro estudio, esto se relacionó con una mejoría importante en muchos pacientes. Se debe ofrecer el aporte calórico con administración de líquidos y electrolitos vía endovenosa o inicio de nutrición parenteral en caso tal de que se prolongue por más de 10 días dicho manejo; adicionalmente, se podría asociar la administración de somastostatina (octeotride) a dosis de 50 mg vía subcutánea dos veces al día, una medida terapéutica que en algunos estudios ha demostrado disminuir la producción de líquidos pancreáticos que generen degradación proteolítica y por ende compliquen el cuadro clínico ya establecido 18. Sin embargo, en caso de no ser suficiente, se debe pensar en una intervención percutánea, ya sea con el fin de recanalizar con un stent que guíe el líquido pancreático hacia el destino de preferencia para facilitar la recuperación o en una exploración que determine la extensión de la lesión y el posterior requerimiento de cirugía vía abierta, aunque esta última puede ser tomada como primera opción en caso de que el estado clínico del paciente lo amerite 16.
Fortalezas y limitaciones del estudio
Este estudio cuenta con varias fortalezas, entre ellas, que los diferentes procedimientos se realizaron por un grupo multidisciplinario, además del seguimiento intrahospitalario a cada paciente de manera estricta, disminuyendo la posibilidad de perdidas en el estudio. Sin embargo, ya que es un estudio retrospectivo, al realizar el registro de datos extraídos manualmente de las historias clínicas existe la posibilidad de error humano y perdida de información, lo cual puede cambiar los resultados en las diferentes variables.
Conclusión
La fístula pancreática es una condición con una alta incidencia y una tasa de mortalidad elevada, y es una de las complicaciones más comunes después de intervenciones que involucran la cabeza, el cuerpo o la cola del páncreas. A lo largo del tiempo, su clasificación ha experimentado diversas modificaciones respaldas a nivel internacional, lo que ha permitido un diagnóstico y enfoque más preciso y oportuno. Además de la fístula pancreática, existen otras complicaciones que puede agravar la evolución clínica de los pacientes, como hemorragia postquirúrgica, retraso en el vaciamiento gástrico y fugas anastomóticas. Sigue representando un desafío medico significativo. Nuestro estudio reveló que abordar la fístula pancreática de manera multidisciplinaria y evaluar tempranamente a aquellos pacientes con factores de riesgo relacionados, posibilita una evolución satisfactoria. Esto a su vez conlleva a una disminución en la duración de la estancia hospitalaria y en los desenlaces fatales.