Introducción
La obesidad es una enfermedad metabólica crónica y multicausal que en la actualidad ha alcanzado proporciones epidémicas. Se caracteriza por una acumulación anormal o excesiva de grasa, que es perjudicial para la salud 1-3. La obesidad es el principal factor de riesgo para generar discapacidad y muerte por enfermedades no transmisibles (ENT), como cardiopatía isquémica, accidente cerebrovascular, hipertensión arterial (HTA), cáncer, enfermedades respiratorias crónicas, diabetes mellitus (DM) y enfermedad renal crónica. Recientemente, se evidenció su efecto directo en la mortalidad por COVID-19 en todos los grupos de edad 4.
Según cifras de la Organización Mundial de la Salud (OMS), desde 1975 la obesidad se ha casi triplicado en todo el mundo. En 2016, el 39 % de las personas adultas de 18 o más años tenían sobrepeso y el 13 % eran obesas. La OMS ha proyectado para 2030 que el 60 % de la población mundial, es decir, 3300 millones de personas, podrían tener sobrepeso (2200 millones) u obesidad (1100 millones) si la tendencia continúa 1. La más reciente Encuesta Nacional de Situación Nutricional en Colombia reportó que el 37,8 % de los adultos del país tenían sobrepeso, mientras que el 18,7 % eran obesos. La alta prevalencia de sobrepeso y obesidad (56,5 %) configuran un problema de salud pública 5.
El manejo de la obesidad requiere un enfoque multidisciplinario y tiene objetivos más amplios que únicamente la reducción del peso. Incluye la reducción del riesgo cardiovascular, un mejor estado de salud y calidad de vida con la prevención y control de comorbilidades, el manejo del dolor y las alteraciones psicosociales, incluyendo trastornos afectivos, alimentarios, baja autoestima y la alteración de la imagen corporal 6.
La cirugía bariátrica y metabólica (CBM) se recomienda para personas con un índice de masa corporal (IMC) mayor de 35 kg/m2, independientemente de la presencia, ausencia o gravedad de las comorbilidades. Se debe considerar la CBM en personas con enfermedad metabólica e IMC de 30-34,9 kg/m2. Los resultados a corto plazo de la CBM muestran consistentemente seguridad y eficacia 7,8. En publicaciones recientes, la gastrectomía en manga (MG) es el procedimiento bariátrico más común en todo el mundo (50,2 %), seguido por el baipás gástrico en Y de Roux (BGYR) (36,9 %) 9,10.
Este estudio tuvo como objetivo analizar la experiencia de un centro de excelencia en cirugía bariátrica en la ciudad de Bogotá, D.C., Colombia, y determinar su efectividad hasta 5 años después del procedimiento en el control de peso y las comorbilidades (HTA, DM y dislipidemia).
Métodos
Diseño y participantes
Se realizó un estudio longitudinal retrospectivo de datos panel en población adulta con diagnóstico clínico de obesidad mórbida. Las intervenciones quirúrgicas (MG y BGYR) se realizaron en el Centro de Excelencia de la Clínica Reina Sofía de Colsanitas, en la ciudad de Bogotá, D.C., Colombia, entre los años 2013 y 2021.
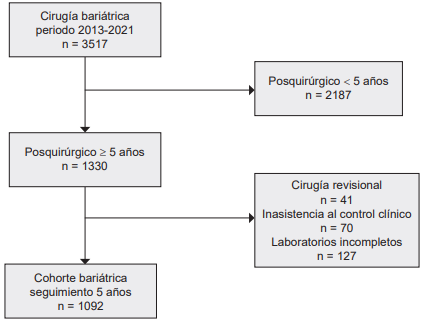
Se trabajó con el total de la población y fueron incluidos pacientes de ambos sexos con primera intervención CBM. Los casos de cirugía revisional, resección multivisceral planificada y desvinculación del plan de aseguramiento fueron excluidos. La inasistencia a control postquirúrgico y al seguimiento médico especializado para manejo de sus comorbilidades, al igual que aquellos que no realizaron los laboratorios específicos de seguimiento, fueron excluidos del análisis (Figura 1).
Variables y seguimiento
Se recolectó información de antecedentes médicos y quirúrgicos, datos demográficos, medidas antropométricas, variables fisiológicas, resultados de laboratorios clínicos y examen físico basal. Las variables de cambio de peso, control de comorbilidades (DM, HTA y dislipidemia) y resultados metabólicos (HbA1c, glucosa y perfil lipídico) se recopilaron al inicio del estudio, 3, 6 y 12 meses después de la cirugía y anualmente hasta el quinto año. No se registró información sobre tratamientos farmacológicos para comorbilidades.
Desenlaces en peso y control de comorbilidades al quinto año
La reganancia de peso se definió como un aumento en el IMC > 5 desde el peso nadir (peso en kilogramos más bajo medido después de la cirugía) 11-13. El control de DM se estableció con valores de HbA1c = 6-6,4 % 14,15. El control estandarizado de cifras tensionales en pacientes obesos se definió como cifras de tensión arterial sistólica (TAS) de 120-140 mmHg y tensión arterial diastólica (TAD) de 80-89 mmHg 11. Finalmente, el control de dislipidemia se estableció con valores de colesterol de baja densidad (LDL) menores de 100 mg/dl y colesterol de alta densidad (HDL) mayor de 60 mg/dl 7.
Análisis estadístico
Las variables cuantitativas se analizaron mediante el cálculo de medidas de frecuencia, tendencia central y dispersión; los datos categóricos, con frecuencias absolutas y relativas. Los supuestos de distribución normal en variables continuas se analizaron gráficamente y con la prueba Shapiro-Wilk. En el análisis bivariado se utilizaron los estadísticos Chi cuadrado, la prueba exacta de Fisher y la prueba de rangos con signo de Wilcoxon. El análisis de varianza (ANOVA) para datos de panel se implementó para identificar diferencias en los marcadores metabólicos a través del seguimiento. En el contraste de hipótesis se consideró como criterio de rechazo de la hipótesis nula del estadístico de prueba un valor de p menor de 0,05.
El análisis de tiempo hasta el evento (control de DM, HTA y dislipidemia) se realizó con el estimador no paramétrico de Kaplan-Meier. Las curvas de tiempo hasta el control de comorbilidades se compararon según el tipo de procedimiento (MG y BGYR) utilizando la prueba de rango logarítmico (Log-Rank). La función de riesgo acumulado en el control de comorbilidades (tasa de incidencia acumulada) se calculó por el método de máxima verosimilitud y el estimador de Nelson-Aalen. Finalmente, para identificar el efecto de covariables de importancia clínica y quirúrgica en la reganancia de peso evaluada en el quinto año, se implementaron modelos semiparamétricos de riesgos proporcionales de Cox (uni y multivariados). El estimador de riesgo se reportó como Hazard Ratio (HR) para cada covariable del modelo con su respectivo intervalo de confianza del 95 % (IC95%) y valor de p. En el ajuste del mejor modelo de Cox se evaluaron los supuestos de proporcionalidad de riesgos para covariables continuas (Residuales de Schoenfeld) y linealidad en logaritmos (Residuales Martingala y Dfbeta). El conjunto de datos se analizó con el lenguaje de programación R versión 4.2.
Resultados
De 1092 participantes, 780 se sometieron a MG (71,4 %) y 312 BGYR (28,6 %) como su primer procedimiento bariátrico. La mayor frecuencia de CBM se realizó en mujeres (67 %) y en adultos jóvenes de 18 a 64 años (92 %). Dentro de las condiciones prequirúrgicas más relevantes, la mediana de edad de los pacientes incluidos en el estudio fue 48 años (rango: 40 - 57); de igual forma, el IMC fue 35,6 Kg/m2 (rango: 34,1 - 40,6), TAS de 124 mmHg (rango: 113 - 133), LDL de 91,98 mg/dl (rango: 66,7 - 119,4), HDL de 45,24 mg/dl (rango: 38,3 - 54,5), glicemia de 98,4 mg/dl (rango: 89,6 - 120,9) y la hemoglobina glicosilada (HbA1c) en el subconjunto de pacientes con DM (n=316) fue 8,7 % (rango 7,9 - 9,4 %).
El antecedente de consumo activo de tabaco y alcohol fue menor de 4 y 1 %, respectivamente. El 92,8 % de los pacientes tenían diagnóstico y recibían tratamiento especializado para al menos una condición crónica, dentro de las que se destacaban la dislipidemia (52,1%), el síndrome de apnea-hipopnea del sueño (SAHOS, 52,2 %), HTA (42,2 %), DM (28,9 %) y enfermedad por reflujo gastroesofágico (ERGE, 25,4 %). No hubo muertes durante los procedimientos de CBM ni en los 5 años de seguimiento (Tabla 1).
Tabla 1. Características demográficas y comorbilidades preoperatorias de los pacientes según tipo de procedimiento quirúrgico
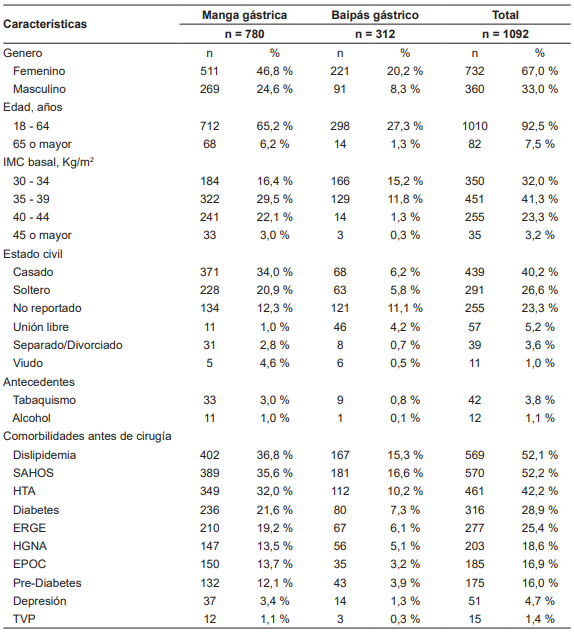
* IMC: índice de masa corporal; HTA: hipertensión arterial; SAHOS: síndrome de apnea-hipopnea del sueño; ERGE: enfermedad por reflujo gastroesofágico; HGNA: hígado graso no-alcohólico; EPOC: enfermedad pulmonar obstructiva crónica; TVP: trombosis venosa profunda.
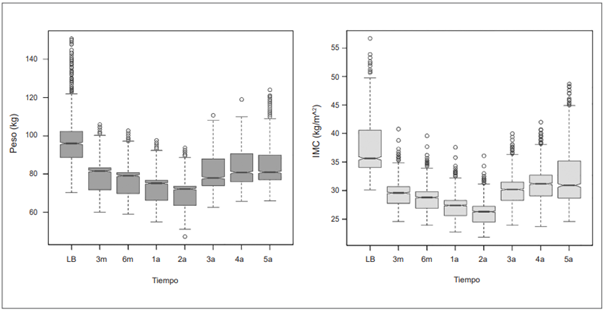
El cambio en indicadores de peso e IMC durante el postquirúrgico en los meses 12, 36 y 60, mostró disminución significativa por cada punto temporal frente a la medición basal. De igual forma, las variables fisiológicas y de laboratorio presentaron valores con tendencia hacia las cifras normales de referencia clínica (Tabla 2). La mediana de peso antes de la CBM fue de 96 Kg (rango: 88,8 - 102,3) y en el quinto año disminuyó hasta 81 Kg (rango: 77 - 90). El IMC registró el mismo comportamiento, con un cambio desde una mediana de 35,5 Kg/m2 (rango: 34,1 - 40,6) hasta 30,9 Kg/m2 (28,7 - 35,2) (Figura 2). La mediana del peso nadir fue de 72,2 Kg (rango: 63,7 - 73,7) y el tiempo promedio hasta alcanzar el nadir fue 14 meses. El porcentaje de pacientes con reganancia de peso evaluados en el quinto año de seguimiento fue 28,1 %.
Tabla 2. Cambios antropométricos y en marcadores metabólicos después del 1, 3 y 5 años de seguimiento
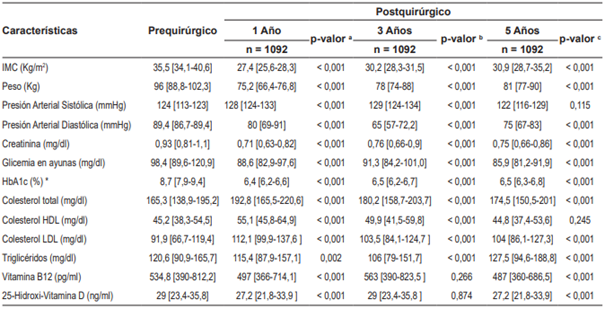
IMC: Índice de Masa Corporal. HbA1c: hemoglobina glicosilada. HDL: colesterol de alta densidad. LDL: colesterol de baja densidad Los datos se muestran como Mediana y Rango Intercuartílico . El p-valor se calculó con la prueba de los rangos con signo de Wilcoxon y la prueba de ANOVA para medidas repetidas a Prequirúrgico versus 1 año, b Prequirúrgico versus 3 año, c Prequirúrgico versus 5 año. * Sólo se incluye la prueba para los 316 pacientes diabéticos.
El control de las tres condiciones de comorbilidad evaluadas en el estudio fue significativamente mayor cinco años después de CBM frente al inicio (p < 0,001) (Tabla 2). Antes de la cirugía, el 14,8 % de los pacientes obesos con HTA tenían cifras tensionales bajo control; después de CBM y en el quinto año de seguimiento, este porcentaje se incrementó a 56,6 %. En los pacientes obesos con DM, ninguno cumplía metas de control terapéutico al momento de la cirugía; sin embargo, al quinto año de seguimiento, el 65,5 % presentaba cifras de control con HbA1c. Finalmente, el 20,4 % de los pacientes obesos con dislipidemia tenía cifras de control al momento de la cirugía, y después del quinto año, el porcentaje de control en perfil lipídico se incrementó al 43,6 % (Figura 3). La mediana de tiempo hasta el control de HTA fue 43 meses (IC95% 42 - 45), en dislipidemia 25 meses (IC95% 15 - 27) y en DM 15 meses (IC95% 9 - 42). Al comparar las curvas de tasas de incidencia acumulada en el control de comorbilidades de acuerdo con el tipo de CBM, se observaron diferencias significativas en el control de dislipidemia a favor de los pacientes intervenidos con MG (p=0,008). No hubo diferencia por tipo de cirugía en HTA y DM.
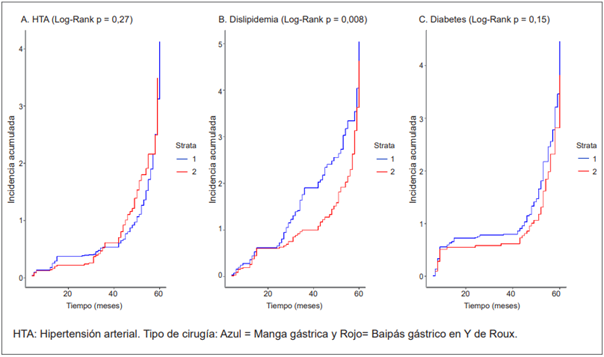
Figura 3. Tasas de incidencia acumulada a cinco años en el control de comorbilidades en pacientes con obesidad extrema llevados a CBM.
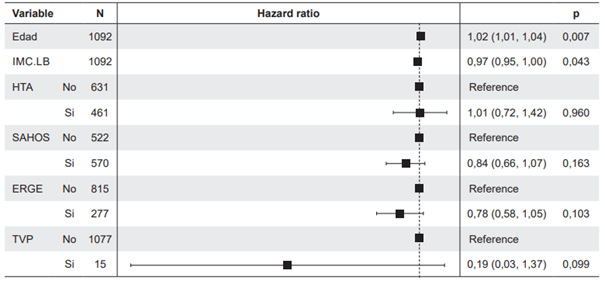
El modelo multivariado de regresión de Cox identificó un conjunto de covariables que incrementaron el riesgo de reganancia de peso en los pacientes de CBM. La edad (HR= 1,02; IC95% 1,01 - 1,04), consumo de alcohol (HR= 2,81; IC95% 0,77 - 10,21), depresión (HR= 1,33; IC95% 0,80 - 2,21) y dislipidemia (HR= 1,20; IC95% 0,93 - 1,55); sin embargo, solamente la edad fue clínica y estadísticamente significativa (Figura 4).
Discusión
En esta investigación se abordaron varios vacíos de conocimiento sobre el cambio y reganancia de peso a largo plazo y los resultados de salud después de CBM en un centro de excelencia colombiano, destacando la evaluación estandarizada y el seguimiento clínico completo. La pérdida de peso a largo plazo después de CBM fue similar a los resultados de varios estudios con cinco o más años de seguimiento, que informaron que esta pérdida se mantuvo en más del 70 % de los pacientes 16.
Se identificaron altas tasas de control o cumplimiento de meta terapéutica en las comorbilidades con mayor riesgo cardiometabólico (HTA, DM y dislipidemia), la mayoría de las cuales son evidentes a partir del primer año de cirugía. En el caso particular de la DM, se observó un efecto modificador del curso de la enfermedad evaluado objetivamente con niveles de HbA1c 12,17.
Aunque este estudio no evaluó la influencia de diferentes esquemas de terapia farmacológica durante el postquirúrgico, varios autores reportan que entre los pacientes con DM y un IMC mayor de 30 Kg/m2, para los resultados a cinco años, la CBM más la terapia médica intensiva fue más eficaz para disminuir o, en algunos casos, resolver estados de hiperglucemia, en comparación con pacientes que solo recibían medidas médicas conservadoras 15,17,18. Schiavon y colaboradores diseñaron un experimento clínico aleatorizado (ECA) en pacientes con obesidad mórbida con el objetivo de evaluar los efectos a tres años de CBM sobre la presión arterial (PA) en comparación con solo tratamiento farmacológico, y sus conclusiones refieren que la CBM es una estrategia eficaz para el control de la PA a mediano plazo y la remisión de HTA, con menor necesidad de medicamentos 11,19. Los resultados del grupo colombiano, a pesar de no ser un ECA, ratifican estos hallazgos, tanto en el mediano como en el largo plazo 8,20,21.
La reganancia de peso después de la CBM se está convirtiendo en un problema clínico común debido al aumento en el número de procedimientos realizados; en consecuencia, su identificación e intervención temprana son necesarias para reducir la recurrencia potencial de condiciones comórbidas 22. Aunque este estudio identificó varias características iniciales (por ejemplo, edad, IMC, depresión y consumo de alcohol) asociadas con el riesgo de reganancia de peso; su aporte no fue significativo en el análisis multivariado y únicamente la variable edad puede considerarse como un predictor independiente de reganancia dentro del modelo de Cox, pero con modesta o casi nula significancia clínica. A pesar de esto, nuestros hallazgos se pueden utilizar para asesorar a los pacientes sobre la pérdida de peso esperada después de CBM. Lo anterior puede ser consecuencia de un cierto grado de homogeneidad entre predictores y pacientes reclutados; sin embargo, esfuerzos futuros deberían considerar combinaciones de variables clínicamente relevantes identificadas aquí, terapia farmacológica, indicadores de calidad de vida y estado funcional acompañados de datos metabolómicos/genómicos 23.
Los cambios en el microbioma intestinal y niveles sistémicos de aminoácidos y azúcares se afectan directamente por los cambios anatómicos en el tracto gastrointestinal después de la CBM. Considerar las alteraciones en metabolómicas y genómicas puede conducir a una mejor caracterización y predicción de los resultados de la cirugía bariátrica y optimizar estrategias de tratamiento más personalizadas 24. Aunque la CBM se puede realizar de forma segura en todos los grupos de edad con una pérdida de peso posoperatoria satisfactoria, la mayoría de los autores recomiendan que la CBM en pacientes obesos con comorbilidades debería ofrecerse más temprano en la vida para permitir que los pacientes obtengan mayores beneficios.
Si bien los procedimientos de MG y BGYR mostraron patrones similares de pérdida de peso y remisión de la enfermedad relacionada con la obesidad en el seguimiento a mediano y largo plazo, las tasas altamente prevalentes de ERGE al inicio del estudio, pueden llegar a limitar el éxito a largo plazo de este procedimiento. Los pacientes que por este motivo necesitaron una cirugía revisional no fueron incluidos en el estudio; sin embargo, varios autores recomiendan una endoscopia de forma rutinaria durante el seguimiento, dadas las altas tasas de esofagitis y esófago de Barrett que pueden aparecer en estos pacientes después de CBM 25.
Entre las limitaciones de este estudio destacamos que no fue aleatorio, por lo que no se pueden hacer comparaciones directas entre los procedimientos quirúrgicos (MG-BGYR), ya que pueden existir diferencias inherentes entre estos grupos de tratamiento. Tampoco hubo un grupo de control no quirúrgico, por lo que los cambios observados no necesariamente se pueden atribuir en su totalidad a la CBM. No se incluyeron mediciones sobre calidad de vida en el prequirúrgico y durante el seguimiento de pacientes.
Este estudio tiene muchas fortalezas, incluido el hecho de que es un estudio con gran cantidad de casos de CBM, recolección estandarizada y exhaustiva de datos. Hay una excelente integridad del seguimiento (especialmente para el peso, presión arterial, HbA1c y perfil lipídico durante 5 años).
Conclusiones
Encontramos que entre pacientes colombianos con obesidad mórbida e indicación de CBM, la mayoría mantuvo a largo plazo gran parte de su pérdida de peso y alcanzaron la meta terapéutica en el control de comorbilidades de riesgo cardiometabólico, especialmente en diabetes mellitus. El seguimiento en el postquirúrgico debe ser realizado por grupos interdisciplinarios, de forma exhaustiva y a largo plazo. Se destaca la importancia de optimizar el seguimiento de los pacientes, en particular alrededor de los 14 meses cuando alcanzan el peso nadir; este es un período “crítico” o punto de inflexión durante el cual inicia la recuperación de peso y puede influenciar la disminución en calidad de vida y la adherencia a las recomendaciones de tratamiento.